參見:主要組織相容性複合體(Major histocompatibility complex, MHC)
一、排斥反應的機制
移植排斥反應過程很復雜,既有細胞介導的又有的抗體介導的免疫反應參與作用。
1.T細胞介導的排斥反應
在人體和實驗性組織、器官移植中證實,T細胞介導的遲發性超敏反應與細胞毒作用對移植物的排斥起著重要的作用。移植物中供體的淋巴細胞(過路淋巴細胞)、樹突細胞等具有豐富的HLA-Ⅰ、Ⅱ抗原,是主要的致敏原,它們一旦被受體的淋巴細胞識別,即可引起以下系列變化。
(1)CD8+細胞毒性T細胞(CTL)前細胞:前細胞具有HLA-I受體,與HLA-i 抗原結合后可引起分化,成為成熟的CTL,溶解移植組織。
(2)CD4+T輔助細胞(TH):TH細胞能識別HLA-Ⅱ抗原并與之發生作用引起移植物中抗原遞呈細胞釋放白細胞介素I(IL-I),后者可促進TH細胞增生和釋放IL-2,而IL-2可進而促進TH細胞增生并為CTL細胞的分化提供輔助信號。除了IL-2之外,TH細胞還能產生IL-4、IL-5、促進B細胞分化并產生抗移植物的抗體,參與移植排斥。此外與遲發變態反應相拌隨的血管損害、組織缺血及巨噬細胞介導的破壞作用,也是移植物毀損的重要機制。
2.抗體介導的排斥反應
T細胞在移植排斥反應中無疑起著主要作用,但抗體也能介導排斥反應,其形式有二:
①過敏排斥反應,發生在移植前循環中已有HLA抗體存在的受者。該抗體來自過支曾多次妊娠、接受輸血、人工透析或感染過某些其表面抗原與供者HLA有交叉反應的細菌或病毒。在這種情況下,器官移植后立即可發生排斥反應(超急性排斥),此乃由于循環抗體(抗HLA)固定于移植物的血管內皮(表達HLA)發生Ⅱ型變態反應,引起血管內皮受損,導致血管壁的炎癥、血栓形成和組織壞死;
②在原先并無致敏的個體中,隨著T細胞介導的排斥反應的形成,可同時有抗HLA抗體形成,此抗體在移植后接受免疫抑制治療的患者中對激發晚期急性排斥反應頗為重要。免疫抑制藥雖能一定程度上抑制T細胞反應,但抗體仍在繼續形成,并能過補體介導的細胞毒(CMC)、依賴抗體介導的細胞毒(ADCC)及抗原抗體免疫復合物形成等方式,引起移植物損害。
三、排斥反應的類型
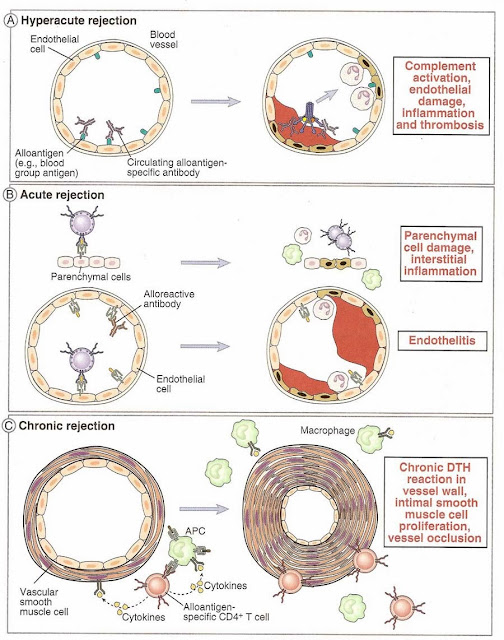
1.超急排斥反應(hyperacute rejection)發生在移植物與受者血管接通的數分鐘到數小時內,出現壞死性血管炎表現,移植物功能喪失,患者有全身癥狀。發生的基本原因是受者循環內存在抗供者的抗體,常見于下列情況:
①ABO血型不符;
②由于多次妊娠或反復輸血等使受者體內存在抗HLA抗體;
③移植物保存或處理不當等其他原因。超急排斥發生迅速,反應強烈,不可逆轉;需立即切除移植物,否則會導致受者死亡。如果事先認真進行ABO基至Rh血型檢查和交叉配合試驗,多可避免這種現象的發生。
2.急性排斥反應(acute rejection)是排斥反應最常見的一種類型,多發生在移植后數周到1年內,發生迅速,臨床表現多有發熱、移植部位脹痛和移植器官功能減退等;病理特點是移植物實質和小血管壁上有以單個核細胞為主的細胞浸潤、間質水腫與血管損害,后期在大動脈壁上有急性纖維素樣炎癥。急性排斥出現得早晚和反應的輕重與供-受者HLA相容和程度有直接的關系,相容性高則反應發生晚、癥狀輕、有些可遲至移植后2年才出現。急性排斥反應經過及時恰當的免疫抑制治療多可緩解。
3.慢性排斥反應(chronic rejeaction)屬于遲發型變態反應,發生于移植后數月甚至數年之后,表現為進行性移植器官的功能減退直至喪失;病理特點是血管壁細胞浸潤、間質纖維化和瘢痕形成,有時伴有血管硬化性改變。本型反應雖然進展緩慢,但用免疫抑制治療無明顯的臨床效果。
資料來源:醫學百科
資料來源:50webs
▼周邊免疫(Peripheral immune)
顯示/隱藏(show/hide)
我先生他是換心快2年現在檢查出呈現漿液性排斥連屈都這樣,會危險嗎?
回覆刪除